El 7 de enero de 2020, las autoridades chinas identificaron como agente causante del brote un nuevo tipo de virus de la familia Coronaviridae que posteriormente ha sido denominado SARS-CoV-2, cuya secuencia genética fue compartida por las autoridades chinas el 12 de enero.
Los coronavirus son una familia de virus que causan infección en los seres humanos y en una variedad de animales, incluyendo aves y mamíferos como camellos, gatos y murciélagos. Se trata de una enfermedad zoonótica, lo que significa que pueden transmitirse de los animales a los humanos. Los coronavirus que afectan al ser humano (HCoV) pueden producir cuadros clínicos que van desde el resfriado común con patrón estacional en invierno hasta otros más graves como los producidos por los virus del Síndrome Respiratorio Agudo Grave (por sus siglas en inglés, SARS) y del Síndrome Respiratorio de Oriente Próximo (MERS-CoV).
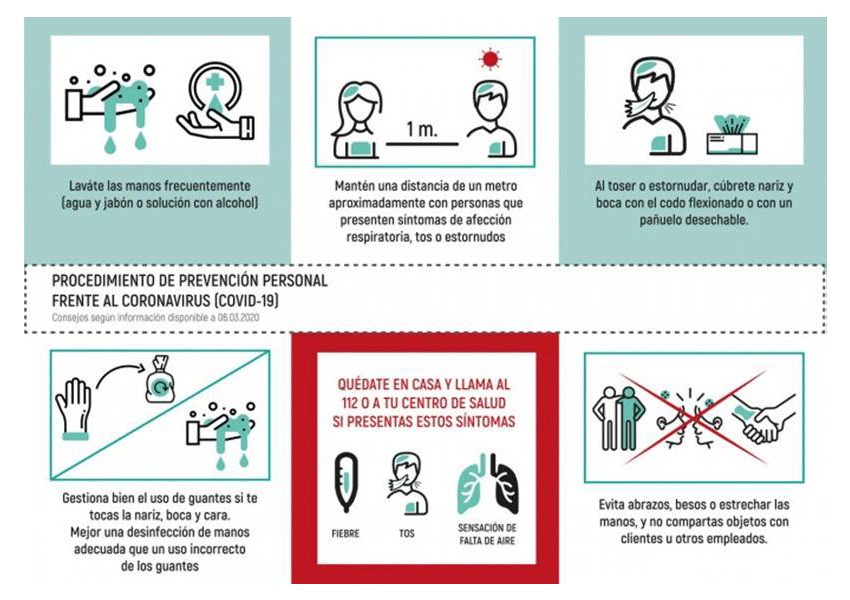
La vía de transmisión entre humanos se considera similar al descrito para otros coronavirus a través de las secreciones de personas infectadas, principalmente por contacto directo con gotas respiratorias de más de 5 micras (capaces de transmitirse a distancias de hasta 2 metros) y las manos o los fómites contaminados con estas secreciones seguido del contacto con la mucosa de la boca, nariz u ojos. El SARSCoV-2 se ha detectado en secreciones nasofaríngeas, incluyendo la saliva.
Actualmente se desconoce el tiempo de supervivencia de SARS-CoV-2 en el medio ambiente. Los coronavirus humanos pueden permanecer activos en superficies inanimadas hasta 9 días, sin embargo, a temperaturas ≥30ºC la supervivencia es más corta. Se estima que la supervivencia del SARS-CoV es de varios días y la del MERSCoV >48 horas a una temperatura ambiente promedio (20°C) en diferentes superficies. Los coronavirus humanos se inactivan de forma eficiente en presencia de etanol al 95% o de hipoclorito sódico en concentraciones superiores al 0.1%.
La transmisión aérea o por aerosoles (capaz de transmitirse a una distancia de más de 2 metros) no ha podido ser demostrada en el brote de SARS-CoV-2 en China.
En el inicio de la epidemia, se publicó una alta transmisión intrahospitalaria a trabajadores sanitarios de los hospitales de Wuhan, pero según las conclusiones de la misión de la OMS en China, una vez se tomaron medidas de protección individual adecuadas, la transmisión a sanitarios descendió drásticamente.
Para realizar una desinfección y descontaminación correcta de un espacio que ha podido tener recientemente la presencia de coronavirus, o cualquier tipo de virus, se requiere un conocimiento profundo del agente a eliminar. El caso que más nos preocupa actualmente es la especie causante de la enfermedad coronavirus (COVID19), este virus presenta una cepa nueva (SARS-CoV-2) que aún se está investigando, para conocer a fondo sus medios de transmisión y poder así aplicar los mejores procedimientos de desinfección y descontaminación.
Comprender COVID-19 nos permite crear mejores protocolos de desinfección y descontaminación de coronavirus y usar los productos químicos más adecuados, a la vez que nos ayuda a entender mejor las necesidades de cuarentena. Todo esto nos permitirá finalmente ofrecer una descontaminación lo más completa posible y ayudar a evitar futuras contaminaciones.
A la hora de plantearnos la descontaminación de COVID-19, nos surgen dudas, derivadas entre otras cosas del nivel actual de conocimiento del virus, pero hasta que se produzca más información, debemos confiar en las técnicas de descontaminación ya desarrolladas y que han sido utilizadas para cepas anteriores de coronavirus.
Se pueden presentar dos tipos de situaciones, que se haya confirmado la presencia de virus en las instalaciones o simplemente la necesidad de realizar una actuación preventiva. En ambos casos corresponderá al responsable técnico establecer el programa de actuación, teniendo en
cuenta que los desinfectantes utilizados deben tener eficacia viricida demostrada.
Antes de la desinfección por nebulización de cualquiera de los dos escenarios posibles, el personal de las instalaciones deberá llevar a cabo las siguientes medidas:
Retirada de objetos personales (fotos, objetos decorativos, etc.) en superficies de trabajo, como mesas y estanterías
Archivar o guardar los documentos en papel para evitar daños por humedecimiento.
Retirar cualquier tipo de alimento, para evitar posibles contactos con los biocidas.
Anular las alarmas contra incendios, ya que la nebulización puede activarlas.
Proteger con plásticos los equipos informáticos y eléctricos (ordenador, teclado, monitor, SAES, etc.), estos se desinfectarán con la aplicación del desinfectante directamente sobre el aparato.
En los casos en los que no tengamos constancia de la presencia de coronavirus, se recomienda la realización de una desinfección previa, que se llevará a cabo mediante nebulización en frío. Una vez transcurrido el plazo de seguridad establecido en la autorización de registro del biocida, y tras la ventilación de la zona tratada, lo servicios de limpieza podrán acceder a las instalaciones para realizar la limpieza establecida en su programa de actuación.
En los casos en los que se haya confirmado la presencia del virus, se recomienda la realización de una desinfección de choque.
Para llevar a cabo esta desinfección, el responsable técnico establecerá un protocolo de actuación en base al nivel de riesgo, tipo de instalación, etc.; a modo de recomendación general, se deberá determinar el área de riesgo que estará integrada por:
Puesto de trabajo donde se ha detectado un caso de COVID-19. – Zonas de uso común transitadas por el afectado (lavabos, pasillos, etc.).
Alrededor del puesto de trabajo donde se ha detectado un caso de COVID-19, se establecerá un perímetro circundante con un radio de 2 metros. En este perímetro y en las zonas de uso común transitadas por el afectado, la desinfección se realizará aplicando en los elementos horizontales, es decir, aquellos que por su altura han podido estar en contacto directo con el
afectado, una pulverización con el biocida seleccionado. En caso de utilizar hipoclorito sódico se utilizará una concentración de 1000 ppm; a continuación, se pasará sobre esos elementos un paño desechable seco, y llevando a cabo esta acción siempre desde fuera hacia dentro, es decir, de las zonas que se resumen menos contaminadas a las más contaminadas. Una vez extendido el producto de manera uniforme, se desechará el paño.
En otros elementos que, por su naturaleza y preservación, no permitan la pulverización directa se sumergirá un paño desechable en una disolución de hipoclorito sódico a 1000 ppm y se aplicará. Para textiles o equipos sensibles puede aplicarse una solución de etanol al 62-71% o de peróxido de hidrógeno al 0,5%, con un tiempo de actuación mínimo de 1 minuto. Estos tres desinfectantes son los que menciona el Ministerio de Sanidad en sus recomendaciones generales; no obstante, las empresas de servicios biocidas podrán utilizar, además, desinfectantes de uso profesional especializado autorizados por el Ministerio de Sanidad con acción viricida. En esta área de riesgo, se hará especial hincapié sobre los elementos de mayor contacto, como pueden ser barandillas, grifería, interruptores, pomos de puertas, teléfonos, etc.
Tras la desinfección de las zonas de riesgo, se realizará una desinfección en toda la instalación mediante nebulización en frío para alcanzar las zonas de difícil acceso.
Una vez transcurrido el periodo de actuación del biocida y el plazo de seguridad establecido en la autorización de registro del biocida utilizado para la desinfección, se ventilará la zona tratada y se permitirá el acceso a los servicios de limpieza para realizar la limpieza establecida en su programa de actuación.
ANECPLA (Asociación Nacional de Empresas de Sanidad Ambiental) 13-03-2020
